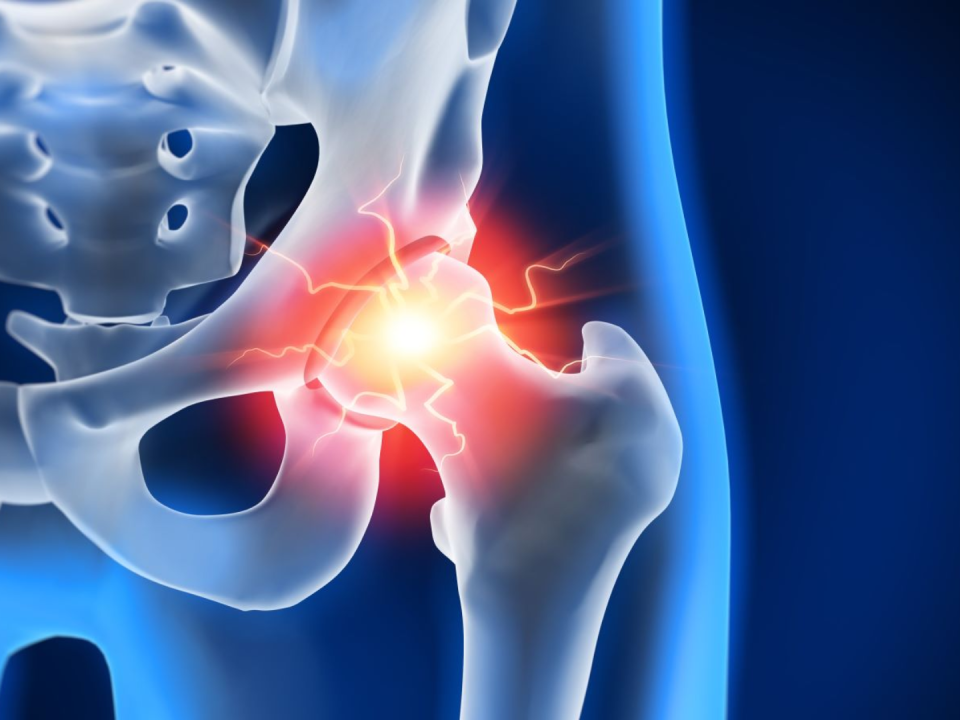
Necroza aseptică de cap femural
28 martie 2026
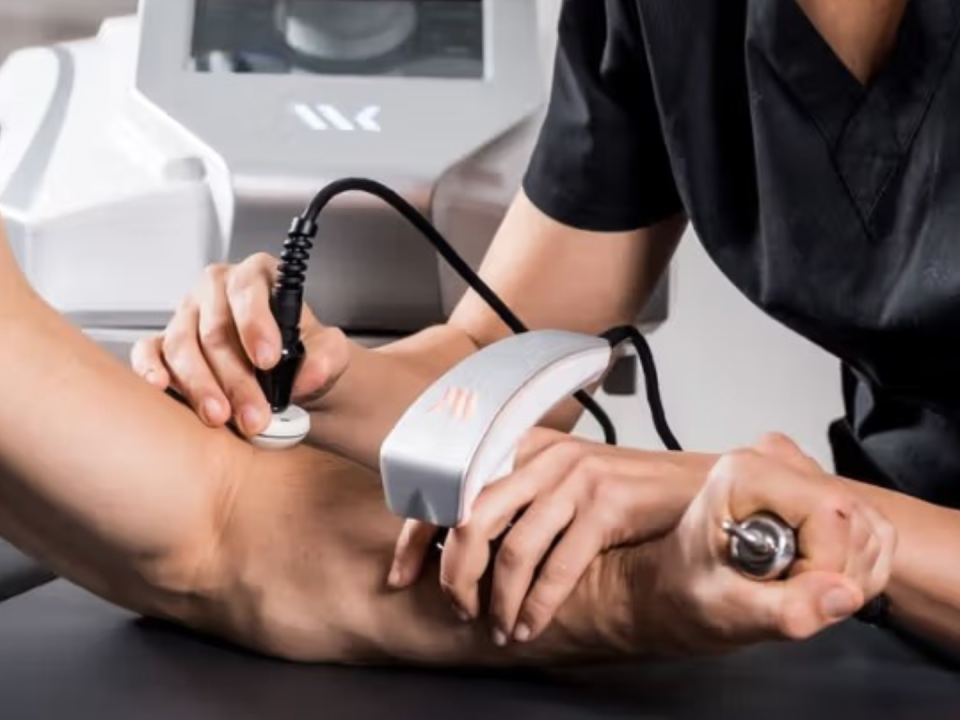
Terapia TECAR: Ce este, cum funcționeaza și de ce câștigă mai multa popularitate
26 aprilie 2026Viața cu Boala Parkinson: Tot ce trebuie să știi despre cauze, simptome și tratament
Dacă ești aici pentru că tu sau cineva drag ați primit recent un diagnostic de Boala Parkinson, primul lucru pe care trebuie să îl știi este că nu ești singur. Deși termenii medicali pot părea copleșitori, Parkinson nu mai este astăzi „sentința” de acum câteva decenii. Știința a evoluat enorm, iar calitatea vieții poate fi menținută la un nivel surprinzător de bun pentru mult timp.
În acest ghid complet, am adunat tot ce este mai important de știut – de la primele semne „invizibile” până la cele mai noi tratamente – astfel încât să ai o imagine clară și corectă asupra drumului pe care îl ai de parcurs.
Ce este Boala Parkinson?
Dacă ne imaginăm creierul ca fiind un centru de comandă ultra-sofisticat, Boala Parkinson reprezintă o defecțiune la nivelul sistemului de comunicare. Nu este o boală a mușchilor, deși acolo se văd efectele, ci este o afecțiune a „firelor” și „mesagerilor” din interiorul sistemului nervos central.
Totul se întâmplă într-o zonă mică, dar vitală, din trunchiul cerebral, numită substanța neagră. Numele vine de la culoarea mai închisă a acestor neuroni, dată de un pigment numit neuromelanină. Rolul lor principal? Să producă dopamina.
De ce este dopamina atât de importantă?
Dopamina nu este doar „hormonul fericirii”, așa cum o știm din articolele de relaxare. În sistemul motor, ea acționează ca un lubrifiant chimic. Imaginează-ți că vrei să ridici o cană cu apă:
- Creierul trimite comanda.
- Dopamina se asigură că mișcarea este fluidă, precisă și executată exact la intensitatea dorită.
În Boala Parkinson, acești neuroni încep să se degradeze și să moară prematur. Problema este că simptomele vizibile (tremurul sau lentoarea) apar abia atunci când aproximativ 60% până la 80% din acești neuroni producători de dopamină au fost deja pierduți. De aceea, cercetătorii numesc această fază „vârful aisbergului”, deoarece procesul de degradare începe, de fapt, cu mulți ani înainte ca noi să observăm primul tremor al mâinii.
Dincolo de lipsa dopaminei: Rolul proteinei Alfa-sinucleină
Informația de ultimă oră, pe care o găsim în studiile de specialitate, ne spune că Parkinson nu înseamnă doar „mai puțină dopamină”. În interiorul neuronilor care suferă, se acumulează o proteină numită alfa-sinucleină, care se pliază greșit și formează acei „corpi Lewy”.
Acești corpi Lewy sunt ca niște „blocaje” care împiedică neuronul să funcționeze și, în cele din urmă, duc la moartea acestuia. Interesant este că aceste depozite nu apar doar în creier; ele au fost identificate și în sistemul nervos al intestinului, ceea ce explică de ce mulți pacienți au probleme digestive cu mult timp înainte de problemele de mișcare.
Este o boală progresivă, dar gestionabilă
Cuvântul „neurodegenerativ” sună sperietor, dar el înseamnă pur și simplu că boala evoluează în timp. Nu este ceva ce se întâmplă peste noapte. Important de reținut este că, deși Parkinson „fură” din fluiditatea mișcărilor, creierul are o capacitate uimitoare de adaptare (neuroplasticitate), iar cu ajutorul tratamentului corect, putem suplini acea dopamină lipsă și restabili echilibrul centrului de comandă.
Cauzele: De ce apare Parkinson?
Aceasta este, probabil, întrebarea pe care o primim cel mai des. Dacă sperai la un răspuns simplu, de tipul „cauza X duce la boala Y”, adevărul este ceva mai complex. Medicina modernă consideră astăzi că Parkinson nu are o singură cauză „supremă”, ci este rezultatul unui puzzle de factori care interacționează între ei.
Iată piesele principale ale acestui puzzle, explicate pe larg:
1. Genetica
Există o concepție greșită cum că, dacă bunicul a avut Parkinson, nepoții sunt „condamnați”. În realitate, doar 10-15% dintre cazuri au o cauză genetică clară.
- Genele specifice: Cercetătorii au identificat mutații în gene precum SNCA, LRRK2 sau PRKN.
- Riscul familial: Dacă ai o rudă de gradul I (părinte sau frate) diagnosticată, riscul tău este într-adevăr ceva mai ridicat decât al populației generale, dar rămâne totuși mic în cifre absolute.
- Concluzia? Pentru marea majoritate a oamenilor, genetica oferă doar o „predispoziție”, nu o certitudine.
2. Factorii de mediu
Uneori, genetica pregătește terenul, iar mediul în care trăim apasă pe trăgaci. Studiile au arătat o legătură strânsă între boală și expunerea la anumite substanțe chimice:
- Pesticidele și erbicidele: Persoanele care locuiesc în zone rurale, unde se folosesc intens substanțe precum paraquat sau fungicide, prezintă o incidență mai mare.
- Metalele grele: Expunerea industrială prelungită la mangan, plumb sau tricloretilenă (un solvent industrial) este monitorizată atent de neurologi ca factor de risc.
- Apa de fântână: Interesant este că și consumul de apă din fântâni netratate (care pot conține reziduuri de pesticide) a fost corelat, în unele studii, cu un risc crescut.
3. Corpii Lewy
Dacă am privi la microscop creierul unei persoane cu Parkinson, am vedea niște aglomerări neobișnuite de proteine numite corpi Lewy.
- Acestea sunt alcătuite în principal din alfa-sinucleină, o proteină care, dintr-un motiv încă neînțeles pe deplin, se „încurcă” și devine toxică pentru neuroni.
- Cercetările recente sugerează un lucru fascinant: acești corpi Lewy ar putea începe să se formeze în sistemul digestiv sau în bulbul olfactiv (responsabil de miros) și să „călătorească” spre creier prin nervul vag. Acest lucru explică de ce pierderea mirosului și constipația apar cu zece ani înainte de tremur!
4. Vârsta și procesele oxidative
Vârsta rămâne cel mai important factor de risc. De ce? Pentru că, pe măsură ce îmbătrânim, mecanismele noastre de „curățenie” celulară devin mai leneșe.
- Stresul oxidativ: Creierul nostru folosește mult oxigen, iar acest proces produce „deșeuri” numite radicali liberi. Dacă celulele nu pot elimina acești radicali, apar daune la nivelul neuronilor producători de dopamină.
- Disfuncția mitocondrială: Mitocondriile sunt bateriile celulelor noastre. În Parkinson, aceste „baterii” par să se descarce prematur, lăsând neuronii fără energia necesară pentru a supraviețui.
5. Inflamația și Traumatismele
Deși mai puțin discutate, inflamația cronică în corp și traumatismele craniene severe (repetate) au fost puse sub lupă. Există indicii că o inflamație constantă în organism poate accelera degradarea neuronală la persoanele deja vulnerabile.
Mesajul nostru pentru tine: Deși nu putem controla genetica sau vârsta, putem influența factorii de mediu și stilul de viață. O dietă bogată în antioxidanți, mișcarea fizică și evitarea toxinelor cunoscute sunt cele mai bune scuturi pe care le avem la îndemână astăzi.
Dacă te afli în Timișoara și ai nevoie de o evaluare neurologică sau de un plan de monitorizare pentru boala Parkinson, poți apela la Dr. Hajevschi Andrei. Un consult de specialitate este esențial pentru stabilirea unui diagnostic corect și pentru adaptarea tratamentului în funcție de evoluția bolii.
Programează-ți un consult acum, apăsând butonul din dreapta jos!
Simptomele: Dincolo de tremor
Multă lume crede că Parkinson înseamnă doar mâini care tremură. În realitate, boala are două „fețe”: simptomele pe care le vede toată lumea (motorii) și cele pe care le simte doar pacientul (non-motorii). Adesea, cele din urmă sunt cele care afectează cel mai mult calitatea vieții, deși sunt mai greu de observat de către cei din jur.
1. Simptomele motorii (cele vizibile)
Acestea sunt „semnele de circulație” care indică prezența bolii:
- Tremorul de repaus: Este cel mai cunoscut semn. Apare de obicei la o mână sau la un picior când acestea sunt relaxate. Un detaliu interesant pe care medicii îl observă este mișcarea de „numărare a banilor” sau de „rotire a pilulelor” între degetul mare și arătător. De regulă, acest tremur dispare atunci când persoana începe o mișcare voluntară.
- Bradikinezia (Lentoarea mișcărilor): Aceasta este, poate, cel mai invalidant simptom. Creierul dă comanda, dar corpul răspunde cu întârziere. Pașii devin mici, târșâiți, iar activități banale, cum ar fi încheierea nasturilor sau spălatul pe dinți, devin adevărate provocări de durată.
- Rigiditatea musculară: Mușchii nu se mai relaxează, fiind mereu încordați. Pacienții descriu adesea o senzație de „înțepenire” sau durere la nivelul umerilor și picioarelor. Medicii numesc acest fenomen „fenomenul roții dințate”, deoarece brațul se mișcă sacadat atunci când este manipulat.
- Instabilitatea posturală: Centrul de greutate se modifică, iar reflexele de echilibru sunt încetinite. Aceasta apare de obicei mai târziu în evoluția bolii și crește riscul de căzături.
2. Simptomele „invizibile” (non-motorii)
Acestea sunt semnalele de alarmă timpurii, care pot apărea chiar și cu 10 ani înainte de primul tremur:
- Pierderea mirosului (Anosmia): Mulți pacienți observă că nu mai simt mirosul cafelei sau al alimentelor preferate.
- Tulburări de somn: Nu e vorba doar de insomnie. Pacienții au adesea un somn agitat, în care „joacă” visele (lovituri, strigăte), fenomen numit tulburare de comportament în somnul REM.
- Micrografia: Scrisul de mână se schimbă drastic – literele devin din ce în ce mai mici și mai înghesuite spre finalul rândului.
- „Fața de mască” (Hipomimia): Din cauza rigidității mușchilor faciali, expresiile devin fixe, lăsând impresia falsă de tristețe, detașare sau lipsă de interes.
- Probleme digestive și urinare: Constipația cronică este extrem de frecventă, la fel și nevoia urgentă de a urina.
Evoluția bolii: Cele 5 stadii (Scala Hoehn și Yahr)
Parkinson nu este o boală fulminantă; ea evoluează lent, oferind timp pentru adaptare:
- Stadiul 1: Simptome ușoare, localizate pe o singură parte a corpului (unilateral). Impactul asupra vieții cotidiene este minim.
- Stadiul 2: Simptomele devin bilaterale (pe ambele părți). Apar modificări ale posturii și mersului, dar persoana este încă independentă.
- Stadiul 3: Este stadiul „de mijloc”. Apare pierderea echilibrului și încetinirea reflexelor. Riscul de cădere crește, dar pacientul se poate îngriji singur.
- Stadiul 4: Simptomele sunt severe și invalidante. Mersul este posibil doar cu cadru sau asistență, iar independența este pierdută în mare măsură.
- Stadiul 5: Stadiul avansat, în care pacientul este imobilizat în scaun sau la pat și necesită îngrijire permanentă.
Opțiuni de tratament: Știința în serviciul tău
Deși nu putem „vindeca” Parkinson în sensul tradițional, medicina modernă a transformat această afecțiune într-una gestionabilă pe termen lung.
- Standardul de aur: Levodopa. Este cel mai eficient medicament. Odată ajunsă în creier, se transformă în dopamină, „stingând” simptomele motorii aproape spectaculos în primele faze (perioada „lunii de miere” a tratamentului).
- Agoniștii dopaminergici: Aceștia nu se transformă în dopamină, ci „păcălesc” receptorii cerebrali, imitând efectul acesteia. Sunt adesea folosiți la pacienții tineri pentru a amâna introducerea Levodopei.
- Terapiile asistate de dispozitive: Când pastilele nu mai sunt absorbite corect, se folosesc tehnologii avansate:
- Pompa de Duodopa: Administrează un gel direct în intestin printr-un tub mic, menținând un flux constant de medicament.
- Apomorfina: Administrată subcutanat (ca insulina) pentru perioadele de „blocaj” sever.
- Neurochirurgia (Stimularea Cerebrală Profundă – DBS): Se implantează electrozi în zone specifice ale creierului, conectați la un dispozitiv sub piept. Aceștia trimit impulsuri electrice care blochează semnalele anormale ce cauzează tremorul. Este o soluție care redă libertatea de mișcare multor pacienți.
- Recuperarea medicală (Esențială!): Pastilele ajută chimia creierului, dar fizioterapia antrenează corpul.
- Logopedia: Ajută la menținerea volumului vocii și a capacității de înghițire.
- Sportul: Dansul (în special tangoul!), mersul pe bandă, înotul și boxul (fără contact) s-au dovedit a fi „neuroprotectoare”, încetinind progresia bolii.
FAQ: Întrebări frecvente pe care le primim
1. Parkinson se moștenește obligatoriu de la părinți?
Nu. Majoritatea cazurilor sunt sporadice. Dacă tatăl sau mama a avut Parkinson, riscul tău crește ușor, dar nu înseamnă că vei dezvolta boala cu siguranță.
2. Tremurul înseamnă întotdeauna Parkinson?
Absolut nu. Există „tremorul esențial” sau tremorul cauzat de stres, cafeină sau alte medicamente. Diagnosticul de Parkinson trebuie pus doar de un medic neurolog după teste clinice specifice.
3. Se poate muri din cauza bolii Parkinson?
În sine, boala nu este fatală. Problemele apar din cauza complicațiilor pe termen lung (cum ar fi căzăturile sau dificultățile de înghițire care pot duce la pneumonii). Cu o îngrijire corectă, speranța de viață este aproape de cea a unei persoane sănătoase.
4. Există vreo dietă specială?
Nu există o „dietă Parkinson”, dar se recomandă o dietă bogată în fibre (pentru constipație) și antioxidanți. Un mic secret: dacă iei Levodopa, evită mesele bogate în proteine chiar în momentul în care iei pastila, deoarece proteinele pot bloca absorbția medicamentului.
5. Cafeaua ajută?
Surpriză: studiile arată că persoanele care consumă moderat cafea au un risc ușor mai scăzut de a dezvolta Parkinson. Totuși, dacă ai deja boala, discută cu medicul, deoarece cofeina poate accentua uneori tremorul.
Dacă dumneavostră sau cineva drag se confruntă cu simptome specifice bolii Parkinson și sunteți din Timișoara, Dr. Hajevschi Andrei vă poate oferi o evaluare atentă și îndrumare specializată pentru gestionarea acestei afecțiuni.
Programează-ți un consult acum, apăsând butonul din dreapta jos!