Tulburările de somn și impactul lor asupra sănătații
26 februarie 2026
Necroza aseptică de cap femural
28 martie 2026Artrita Psoriazică
Artrita psoriazică este o afecțiune inflamatorie cronică care îmbină două părți aparent diferite: pielea și articulațiile. Pentru unii pacienți, începe cu leziuni cutanate discrete. Pentru alții, durerea articulară este primul semnal. În ambele cazuri, vorbim despre o boală care poate influența semnificativ calitatea vieții dacă nu este recunoscută și tratată la timp.
Definiție
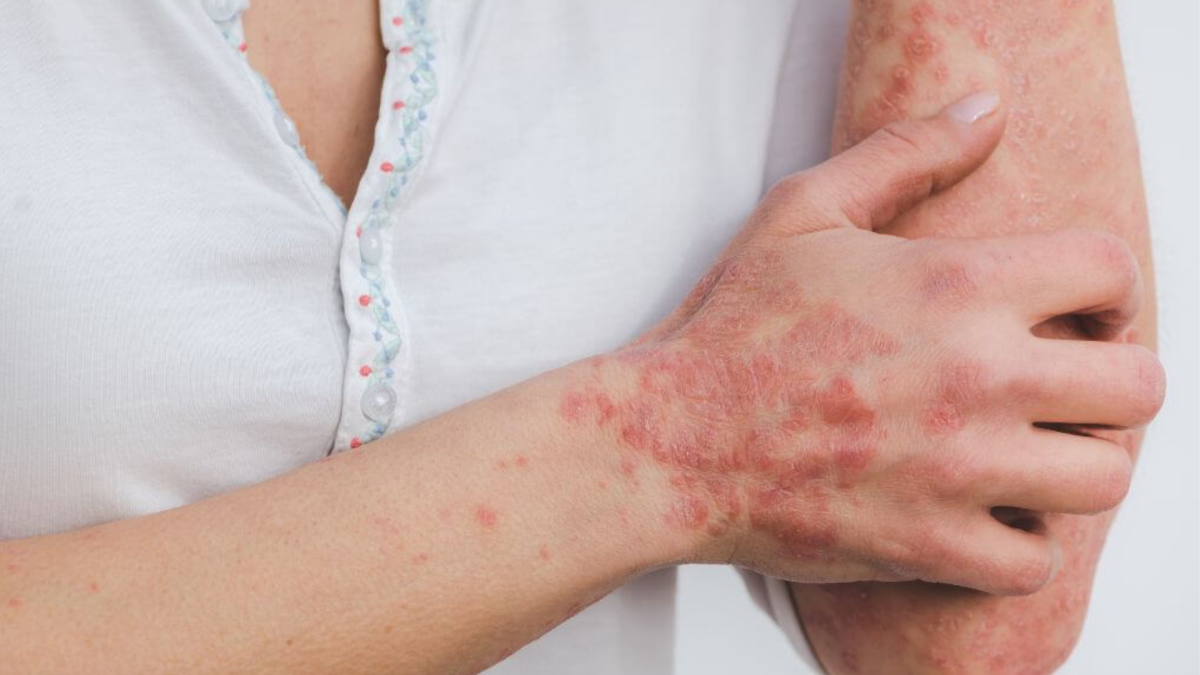
Psoriazisul este o boală inflamatorie cronică a pielii, de natură autoimună, care determină apariția unor plăci roșii, acoperite de scuame albicioase, cel mai frecvent la nivelul coatelor, genunchilor sau scalpului.
Artrita psoriazică este o boală inflamatorie cronică, autoimună, asociată cu psoriazisul, care afectează articulațiile, tendoanele și uneori coloana vertebrală. Sistemul imunitar atacă în mod eronat propriile țesuturi, ducând la inflamație, durere și, în timp, leziuni articulare.
În prezent, se cunosc câteva tipuri distincte de artrită psoriazică, respectiv:
- forma cu afectare simetrică a articulațiilor (poliartrita psoriazică) – este cea mai frecventă și afectează ambii genunchi, ambele coate sau articulațiile mici ale mâinilor;
- forma cu afectare asimetrică a articulațiilor (oligoartrita psoriazică) – este al doilea cel mai frecvent tip de artrită psoriazică și implică, de obicei, un singur genunchi sau articulațiile de la un singur deget;
- artrita interfalangiană distală, care se asociază cu leziuni psoriazice ale unghiilor (pitting unghial sau unghii „înțepate cu acul”) și afectează predominant degetele de la mâini și picioare;
- spondilita psoriazică asociază afectarea coloanei vertebrale (de obicei sacroileită) cu artrita periferică;
- artrita mutilantă, care este o formă rară, dar gravă de artrită psoriazică și implică deformarea și distrugerea articulațiilor mici ale mâinilor.
Epidemiologie
Artrita psoriazică apare la aproximativ 20–30% dintre persoanele cu psoriazis. Poate debuta la orice vârstă, însă cel mai frecvent apare între 30 și 50 de ani. Afectează în mod relativ egal bărbații și femeile. În unele cazuri, manifestările articulare apar după ani de evoluție a psoriazisului, dar există și situații în care artrita precede leziunile cutanate.
Cauze
Deși cauza exactă a artritei psoriazice nu este pe deplin cunoscută, boala apare ca urmare a unei interacțiuni complexe între sistemul imunitar, predispoziția genetică și factorii de mediu. În mod normal, sistemul imunitar are rolul de a proteja organismul împotriva infecțiilor, însă în această afecțiune el devine dereglat și începe să atace propriile țesuturi, în special articulațiile și structurile din jurul acestora.
Componenta genetică joacă un rol important, deoarece persoanele care au rude apropiate cu psoriazis sau artrită psoriazică prezintă un risc mai crescut de a dezvolta boala. Totuși, predispoziția genetică nu este suficientă de una singură, fiind necesară intervenția unor factori declanșatori din mediul extern. Factorii genetici intervin în declanșarea artritei psoriazice, fiind cunoscută implicarea mai multor gene printre care HLA-B27.
Printre acești factori se numără infecțiile, traumatismele fizice sau stresul prelungit, care pot „activa” răspunsul imun anormal. Practic, sistemul imunitar devine excesiv de activ și își pierde capacitatea de a face diferența între structurile proprii și cele străine, ceea ce duce la inflamație cronică și la afectarea progresivă a articulațiilor.
Factori de risc
- Psoriazisul – a avea psoriazis este cel mai important factor de risc pentru dezvoltarea artritei psoriazice.
- Istoric familial – 2 din 5 persoane cu psoriazis sau artrită psoriazică au o rudă de gradul I cu aceasta afecțiune.
- Vârsta – deși oricine poate dezvolta artrită psoriazică, boala apare cel mai des la adulții cu vârsta cuprinsă între 30 și 50 de ani.
- Factori genetici – constituția genetică a unui persoane poate avea un impact asupra riscului de a dezvolta patologia și influențează severitatea bolii.
- Obezitatea – se cunoaște că obezitatea are o legătură cu dezvoltarea patologiei și această observație este subiectul unor studii în curs de desfășurare.
- Infecțiile – anumite infecții virale sau bacteriene (ca de exemplu, infecțiile streptococice sau diareea infecțioasă) ar putea provoca artrita psoriazică, deși acest lucru nu este dovedit. Bacteriile din intestin si rolul lor in dezvoltarea artritei psoriazice sunt subiectul unor studii actuale. Exista date despre asocierea psoriazisului si artritei psoriazice cu infecția HIV.
- Traumatismele si stresul – traumatismul fizic si stresul pot fi factori care ar putea contribui la apariția artritei psoriazice la persoanele susceptibile genetic, deși nu se cunoaște cu exactitate dacă se întâmplă acest lucru.
Semne și simptome
Manifestările pot varia mult de la o persoană la alta:
- durere și inflamație articulară
- rigiditate, mai ales dimineața
- umflarea degetelor („degete în cârnaț”)
- dureri la nivelul tendoanelor (în special călcâi)
- modificări ale unghiilor (pitting, decolorare)
- oboseală persistentă
Uneori sunt afectate doar câteva articulații, alteori boala poate avea o formă mai extinsă.
Dacă te afli în Timișoara și te confrunți cu dureri articulare sau simptome persistente, poți apela la echipa Kineto Klinik. Aici vei fi consultat de Dr. Cerbulescu Roxana, medic reumatolog, care te va ghida către un diagnostic corect și un tratament personalizat, în funcție de nevoile tale. Programează-ți un consult acum, apăsând butonul din dreapta jos!
Diagnostic
Diagnosticul artritei psoriazice nu se bazează pe un singur test specific, ci pe o evaluare complexă care combină mai multe elemente clinice și paraclinice. Primul pas este consultul medical, în cadrul căruia medicul analizează simptomele pacientului, distribuția durerii și a inflamației articulare, precum și eventualele modificări ale unghiilor sau ale pielii sugestive pentru psoriazis.
Analizele de sânge sunt utile pentru evidențierea inflamației din organism, prin markeri precum VSH sau proteina C reactivă. Totodată, acestea ajută la excluderea altor afecțiuni reumatologice, cum ar fi poliartrita reumatoidă, prin testarea unor anticorpi specifici.
Investigațiile imagistice au un rol esențial în evaluarea articulațiilor. Radiografia poate evidenția modificări structurale în stadii mai avansate, în timp ce metode precum RMN-ul sau ecografia pot detecta inflamația și leziunile într-un stadiu mai precoce, chiar înainte ca acestea să fie vizibile pe radiografie.
Un element important în stabilirea diagnosticului este istoricul personal sau familial de psoriazis, chiar dacă manifestările cutanate sunt minime sau au apărut în trecut. În unele cazuri, artrita poate precede leziunile de piele, ceea ce face diagnosticul mai dificil.
În concluzie, diagnosticul artritei psoriazice este unul de tip „puzzle”, în care medicul corelează informațiile clinice, analizele și investigațiile imagistice pentru a ajunge la un rezultat corect și pentru a iniția tratamentul adecvat cât mai devreme.
Complicații
În lipsa tratamentului, pot apărea:
- distrucții articulare ireversibile
- deformări
- limitarea mobilității
- afectarea coloanei vertebrale
- risc crescut de boli cardiovasculare
- impact psihologic (anxietate, depresie)
Tratament
Tratamentul urmărește controlul inflamației și prevenirea afectării articulare:
- antiinflamatoare pentru durere
- medicamente modificatoare de boală (DMARDs)
- terapii biologice
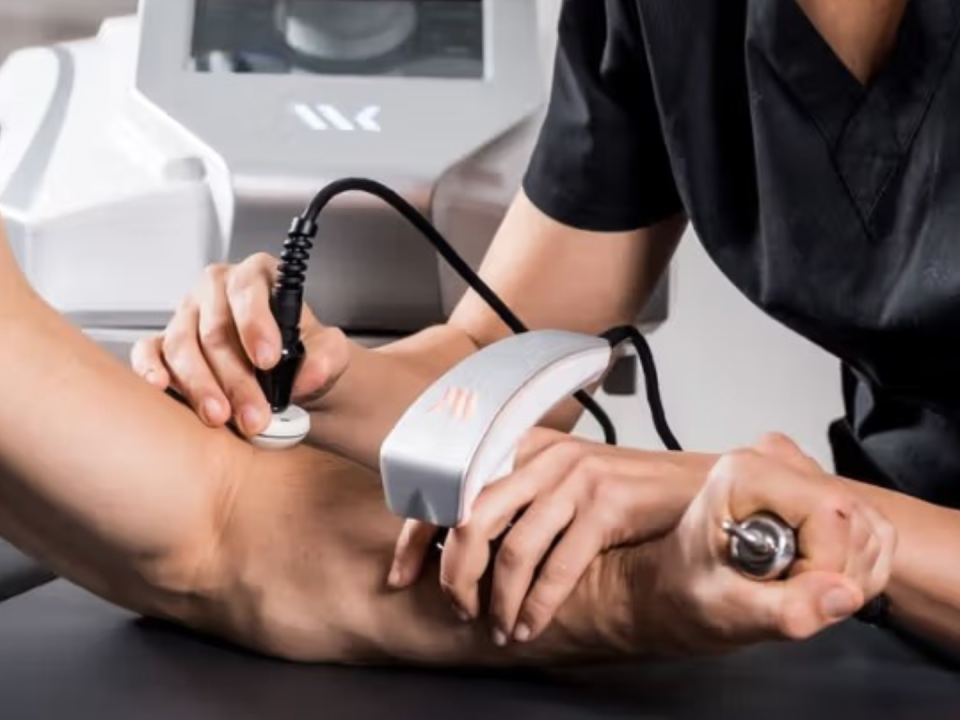
- fizioterapie și kinetoterapie
Planul terapeutic este individualizat, în funcție de severitate și evoluție.
Modificarea stilului de viață
Pe lângă tratamentul medicamentos, modificarea stilului de viață joacă un rol important în gestionarea artritei psoriazice. Menținerea unei greutăți optime ajută la reducerea presiunii asupra articulațiilor și poate contribui la scăderea inflamației. Activitatea fizică regulată, adaptată nivelului fiecărui pacient, susține mobilitatea și menține funcția articulară, fără a suprasolicita organismul.
Renunțarea la fumat este, de asemenea, esențială, deoarece fumatul poate agrava inflamația și poate reduce eficiența tratamentului. În același timp, gestionarea stresului are un impact important, având în vedere că stresul poate declanșa sau accentua simptomele. Nu în ultimul rând, o alimentație echilibrată, bogată în nutrienți, sprijină sănătatea generală și poate contribui la controlul proceselor inflamatorii.
Prognostic
Evoluția artritei psoriazice este variabilă. Unele persoane au forme ușoare, bine controlate, în timp ce altele pot dezvolta forme progresive. Diagnosticul precoce și tratamentul adecvat îmbunătățesc semnificativ prognosticul și pot preveni complicațiile.
Prevenție
Nu există o metodă sigură de prevenție, însă riscul de agravare poate fi redus prin:
- controlul psoriazisului
- evitarea factorilor declanșatori
- monitorizare medicală regulată
- adoptarea unui stil de viață sănătos
Întrebări frecvente despre artrita psoriazică
- Artrita psoriazică este o boală autoimună sau auto-inflamatorie?
Este considerată în principal o boală autoimună, dar are și componente auto-inflamatorii, implicând un răspuns imun dereglat. - Poate apărea fără să ai psoriazis vizibil?
Da, în unele cazuri artrita poate precede leziunile cutanate sau acestea pot fi foarte discrete. - Boala afectează doar articulațiile mari?
Nu, pot fi afectate atât articulațiile mari, cât și cele mici, inclusiv degetele. - De ce apar modificări la nivelul unghiilor?
Inflamația implică și structurile din jurul unghiilor, ducând la modificări de aspect. - Există perioade fără simptome?
Da, boala poate evolua în pusee, cu perioade de remisiune între episoadele active. - Poate influența somnul?
Da, durerea și disconfortul pot afecta calitatea somnului. - Vremea influențează simptomele?
Unele persoane observă agravarea simptomelor în condiții de frig sau umezeală. - Poate afecta capacitatea de muncă?
Da, mai ales în formele moderate sau severe, poate limita activitatea zilnică. - Există legătură între alimentație și simptome?
Deși nu există o dietă standard, unele persoane observă îmbunătățiri printr-o alimentație echilibrată. - Este o boală rară?
Nu este rară, dar poate fi subdiagnosticată, mai ales în formele ușoare.
Dacă observi simptome persistente precum durere sau rigiditate articulară, nu le ignora. La Kineto Klinik Timișoara, Dr. Cerbulescu Roxana, medic reumatolog, îți poate oferi evaluarea necesară și un plan de tratament adaptat nevoilor tale. Programează-ți un consult acum, apăsând butonul din dreapta jos!