Postura incorectă: ghid complet pentru cauze, simptome, tratament și prevenție
20 octombrie 2025
Cele mai frecvente tulburări psihiatrice în 2025: cauze, simptome și tratamente
9 noiembrie 2025Sindromul piriform: ce este, de ce apare, cum se tratează
Anatomie și fiziologie
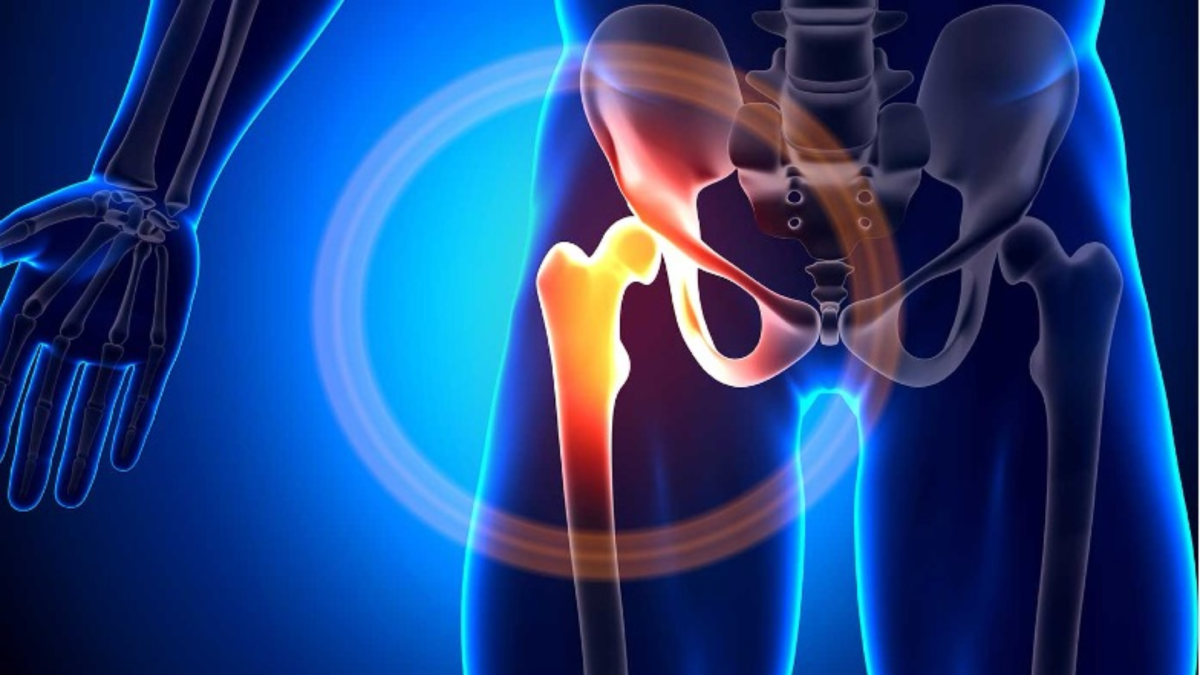
Mușchiul piriform este o structură mică, dar extrem de importantă, situată adânc în zona fesieră. Pentru a înțelege sindromul care îi poartă numele, merită o scurtă privire asupra anatomiei sale. Piriformul își are originea în regiunea sacrului, adică în partea posterioară a bazinului, și se prinde pe femur, osul coapsei. Rolul său principal este de a roti extern șoldul și de a ridica lateral coapsa atunci când șoldul se află într-o poziție flexată.
În imediata apropiere a acestui mușchi trece nervul sciatic — cel mai lung nerv din corpul uman. În mod obișnuit, nervul trece pe sub mușchiul piriform, însă există variații anatomice în care fibrele nervului pot trece chiar prin mușchi sau deasupra lui. Această apropiere explică de ce piriformul poate deveni uneori responsabil pentru compresia sau iritarea nervului sciatic, generând dureri și senzații care sunt adesea confundate cu cele produse de afecțiunile coloanei lombare.
Din acest motiv, în literatura medicală modernă se folosește tot mai des termenul de „Deep Gluteal Syndrome” (sindrom gluteal profund), care include nu doar sindromul de piriform, ci și alte cauze posibile de compresie a nervului sciatic în spațiul profund al regiunii fesierelor.
Cauze și factori de risc
Sindromul piriform nu are întotdeauna o cauză unică, ci apare adesea dintr-o combinație de factori. Iată ce spun studiile și sursele de specialitate:
- Traumatisme și lovituri directe în zona fesieră pot irita mușchiul piriform, generând inflamație sau spasme.
- Supraîncărcare și utilizare repetitivă — de exemplu, pentru cei care practică sporturi ce implică ciclism, alergare, sărituri, sau care au activități ce folosesc intens mușchii fesieri.
- Postura statică / sedentarismul — perioade lungi de stat jos sau poziții care solicită piriformul pot agrava tensiunea.
- Inflamație locală, edem, cicatrici — țesutul piriform poate deveni rigid, cu aderențe care limitează alunecarea normală a nervului.
- Variații anatomice — în unele cazuri, nervul sciatic sau mușchiul piriform pot lua traiectorii neobișnuite, care predispun la compresie.
- Dezechilibre musculare / biomecanice — șolduri dezechilibrate, mușchi adiacenți slabi, disfuncții de bazin sau coloanei pot „forța” piriformul să compenseze.
Ce trebuie să reții: nu de fiecare dată se va identifica o cauză clară — unii pacienți au simptome fără traumatism evident.
Simptome caracteristice
Simptomele pot varia, dar există elemente centrale care apar frecvent:
- Durere profundă în zona fesieră — poate fi descrisă ca junghi, arsură sau durere pulsatilă.
- Durerea poate radia „pe traseul” nervului sciatic: pe spatele coapsei, în gambă, uneori în picior.
- Amorțeli, furnicături, senzație de „piatră” în fesa sau de-a lungul membrului inferior.
- Creșterea disconfortului la șezut — mai ales după ce stai mult, simptomele se accentuează.
- Dureri la urcat scări, la mers pe pantă sau la mișcări care implică rotația șoldului.
- Limitarea mișcării șoldului, rigiditate musculară în zona fesieră.
- Uneori, pacienții pot confunda simptomele cu cele cauzate de hernii de disc, artroză lombară sau alte afecțiuni ale coloanei. Diagnosticul diferențial e esențial.
Un detaliu: sindromul piriform este de obicei unilateral (pe o parte), nu bilateral, deși în situații rare poate afecta ambele părți.
Diagnosticul: cum se pune și ce teste se fac
Unul dintre motivele pentru care sindromul piriform este adesea subdiagnosticat e faptul că nu există un test sigur care să-l confirme direct. Diagnosticul se bazează mai ales pe istoricul pacientului și examinarea clinică.
Iată pașii tipici:
- Discuție detaliată cu pacientul – Se întreabă despre natura durerii, momentul apariției, ce o agravează / ameliorează, istoricul de traumatisme sau activități sportive.
-
Examen clinic și teste provocatoare
• Teste de întindere (stretch) ale piriformului: reproducerea durerii când se face rotație internă a șoldului etc.
• Palpare directă a mușchiului piriform (uneori poate fi identificat un punct de sensibilitate).
• Teste neurologice pentru a evalua sensibilitatea, reflexele și forța musculară.
• Teste diferențiale pentru a exclude alte cauze (hernia de disc, stenoză lombară, probleme articulare etc.). -
Investigații imagistice / electrice (pentru excludere)
• RMN sau CT ale coloanei și bazinului — pentru a vedea dacă există hernii de disc, leziuni, anomalii care pot explica simptomele.
• În unele cazuri, electromiografie (EMG) sau studii de conducere nervoasă — însă ele nu sunt întotdeauna concludente în sindromul piriform.
• Imagistica specifică (ex: ultrasunete, imagistică pentru nerv) în cazuri speciale.
Dacă locuiești în Timișoara și ai dureri persistente în zona fesieră sau lombară, nu amâna investigația. Specialiștii noștri în recuperare de la Kineto Klinik oferă evaluări detaliate și tratamente adaptate fiecărui pacient. Un plan corect de recuperare poate preveni complicațiile și grăbi revenirea la activitățile tale zilnice.
📞Apasă pe butonul din dreapta jos al paginii și programează o consultație personalizată chiar astăzi.
Tratament
Obiectivul tratamentului este să reducă durerea, să relaxeze mușchiul piriform, să elibereze presiunea asupra nervului sciatic și să prevină recidivele.
1. Intervenții conservative / non-invazive
Acestea sunt primul pas, majoritatea pacienților răspund bine la ele:
- Modificarea activităților – Evită pozițiile care agravează durerea (stat prelungit, ridicări grele, rotații forțate ale șoldului).
- Odihnă și aplicare de temperaturi – Încălzire locală, comprese calde/frig, pentru relaxarea mușchiului și reducerea inflamației.
- Medicație
• Anti-inflamatoare nesteroidiene (AINS / NSAIDs) — cum ar fi ibuprofenul — pentru durere și inflamație.
• Relaxante musculare — dacă tonusul muscular este un factor important.
• În cazuri în care durerea persistă, unele tratamente implică medicamente neuropatice. - Fizioterapie și kinetoterapie – Aceasta este coloana vertebrală a tratamentului:
• Exerciții de întindere a mușchiului piriform și mușchilor adiacenți (șold, coapsă).
• Tehnici manuale: masaj, eliberare miofascială, masajul punctelor trigger.
• Corectarea dezechilibrelor musculare — întărirea mușchilor gluteali, șold, stabilizatori de bazin și abdominali.
• Reeducare posturală, exerciții de aliniament bazin-coloană.
• Progresiv, reîntoarcerea treptată la activități fizice normale. - Injecții locale – Dacă durerea nu cedează complet, se pot folosi:
• Infiltrații cu anestetic local + corticosteroid direct în mușchiul piriform, sub control imagistic (ecografie, fluoroscopie).
• Injecții cu toxină botulinică (Botox) — scopul este relaxarea mușchiului, reducerea spasmului și eliberarea presiunii asupra nervului.
2. Intervenții mai avansate / chirurgicale
Când simptomele persistă, sau apar semne neurologice severe (slăbiciune, pierdere de control, amorțeală accentuată), se ia în considerare chirurgia:
- Decompresie chirurgicală / eliberarea piriformului — Înseamnă rezecția totală sau parțială a tendonului/mușchiului piriform sau eliberarea nervului. Aceasta poate fi realizată clasic sau endoscopic (minim invaziv).
- Chirurgia rămâne un ultim resort, având riscuri și rezultate variabile — literatura este limitată.
3. Alte terapii adiționale
- Terapia cu ultrasunete, laser, stimulare electrică (TENS) — pot fi folosite ca suport.
- Acupunctura sau dry needling — în unele cazuri, pentru relaxarea punctelor trigger.
- Terapia cu vitamină B + manitol a fost studiată în unele surse ca suport în cazuri dificile.
Evoluție și prognostic
Evoluția sindromului de piriform depinde în mare măsură de momentul diagnosticului și de consecvența tratamentului. Majoritatea pacienților răspund favorabil la terapiile conservatoare — cum ar fi fizioterapia, exercițiile de stretching și medicația antiinflamatoare — într-un interval de câteva săptămâni până la câteva luni. Atunci când tratamentul este aplicat din timp și adaptat nevoilor individuale, șansele de recuperare completă cresc semnificativ.
Dacă însă intervenția terapeutică este întârziată, durerea poate deveni cronică. În aceste cazuri, corpul dezvoltă mecanisme compensatorii — alte grupe musculare preiau funcțiile piriformului — ceea ce duce la dezechilibre, posturi vicioase și o vindecare mai lentă.
Cele mai bune rezultate apar atunci când tratamentul este personalizat și combină mai multe abordări: terapie fizică, medicație, tehnici de relaxare și modificări comportamentale, cum ar fi evitarea pozițiilor care agravează durerea.
Intervenția chirurgicală are un rol limitat și se recomandă doar în cazuri avansate, atunci când tratamentele conservatoare nu aduc ameliorare. Chiar și în aceste situații, rezultatele nu sunt garantate, însă pot oferi o reducere semnificativă a durerii și o îmbunătățire a funcționalității în formele severe ale sindromului.
FAQ: întrebări frecvente
1. Poate sindromul piriform să apară „din senin” fără traumatism?
Da. Uneori nu există un eveniment traumatic clar. Pot interveni microtraume, suprasolicitare repetitivă, dezechilibre musculare sau variații anatomice care fac ca piriformul să devină iritat.
2. Cum îl deosebesc de sciatica clasică (provenită de la coloana vertebrală)?
În sindromul piriform, durerea este mai localizată la fesa și se agravează la șezut prelungit, mișcări ale șoldului sau rotație. În sciatica clasică, cauza este de cele mai multe ori la nivel lombar (hernia de disc, stenoza spinală). Diagnosticul diferențial se face prin examinare, imagistică și teste neurologice.
3. Cât timp durează recuperarea?
Depinde de severitate, de cât de devreme se intervine și de cât ești consecvent cu terapia. Mulți pacienți se ameliorează în 2-6 săptămâni cu tratamente conservatoare. Pentru cazurile cronice, poate dura câteva luni.
4. Pot să fac sport dacă am sindrom piriform?
Da, dar cu prudență. În faza acută e indicat să eviți activitățile care agravează simptomele (alergare intensă, ciclism, mișcări explozive). Ulterior, cu fizioterapeut, poți reintegra activitățile gradat, lucrând pe flexibilitate și forță musculară.
5. Este sigură injecția cu Botox?
Injecțiile cu toxină botulinică sunt folosite pentru a relaxa mușchiul și a elibera presiunea asupra nervului. Pot avea riscuri (disconfort local, efecte temporare), de aceea trebuie efectuate de un specialist în condiții controlate.
6. Când e cazul să iau în calcul intervenția chirurgicală?
Chirurgia este considerată doar dacă simptomele persistă mult timp, nu răspund la tratamente conservatoare și dacă apar semne neurologice importante (slăbiciune, pierdere de sensibilitate severă). Se face după evaluare detaliată.
7. Există riscul de recidivă?
Da — dacă factorii predispozanți (postură, dezechilibre musculare, activități repetitive) nu sunt corectați, sindromul poate reapărea. Continuarea exercițiilor și întreținerea forței și flexibilității sunt esențiale.
8. Ce teste sunt „sigure” pentru acest sindrom?
Nu există un test perfect. Diagnosticul se bazează pe istoric, examen clinic, teste provocatoare și excluderea altor cauze. Imagistica (RMN, CT) și EMG pot fi utile pentru excluderea altor afecțiuni.
Dacă te confrunți cu dureri de spate, disconfort la nivelul șoldului sau simptome care ar putea indica sindromul de piriform, te încurajăm să te programezi la unul dintre medicii noștri de recuperare din cadrul Kineto Klinik. O evaluare atentă și un plan de tratament personalizat pot face diferența între o durere recurentă și o recuperare completă.
📞Fă-ți o programare telefonică chiar acum apasând butonul din dreapta jos.